入院・外来リハビリテーション
When the mind moves,the body also moves
~心が動けば、身体も動く~

リハビリ部門からのご挨拶
私たちリハビリテーション科では、When the mind moves,the body also moves~心が動けば身体も動く~を信念に、リハビリテーションにより心が動く瞬間を大切にしています。リハビリテーションを必要とする患者さんのニーズに合わせ、入院早期の急性期、病状が安定し始める回復期から日常生活を送るための生活期へ繋ぐスピーディーなバトンタッチの医療を心掛けています。
更に、心臓疾患や呼吸器疾患をはじめ生活習慣病の教育入院等も積極的に取り組んでおり、おひとりおひとりに最適なリハビリテーションプログラムを提供し、患者さんに選ばれるリハビリテーション作りを目指しています。
当院には、理学療法士、作業療法士、言語聴覚士などの専門スタッフが在籍しており、各分野の最新の知識と技術を駆使して、安全・安心のもとに皆様の社会復帰および生活の質の向上を支援します。


リハビリテーション科
次長
宮村潤一
入院リハビリテーションの紹介
急性期病棟
急性期病棟(3F)では、脳卒中や骨折・呼吸器疾患や心臓疾患などの急な病気や怪我の治療直後もしくは、治療を最優先にしつつ病状の変化に合わせて可能な範囲で身体を動かすことで体力の低下を最低限にする、急性期リハビリテーションを行います。
近年では、より治療の早い段階でリハビリテーションを取り入れることにより、廃用症候群(筋力低下や関節拘縮など)や認知機能低下を予防し、後遺症の軽減を図ることができると言われています。適切な安全管理のもと、おひとりおひとりに合わせたリハビリテーションを早期から行うことで、心身の回復をサポートし、円滑な退院支援や回復期に備える準備をします。
地域包括ケア病棟
地域包括ケア病棟(4F)に入院される患者さんは、急性期治療を終了し発症から数週間経過しているため病状が落ち着いてくることから最もリハビリテーションの効果が期待できる時期といわれています。しかし、すぐに自宅や施設へ移行するには不安がある患者さん、在宅・施設療養中から緊急入院した患者さん、心臓疾患や呼吸器疾患・糖尿病など生活習慣病の教育や指導が必要な患者さんなどに対して病状や自宅での生活状況に合わせ、リハビリスタッフ・医師・看護師・薬剤師・栄養士など多職種のチーム医療体制でサポートが必要になる場合があります。
必要に応じ患者さんの身体状況に合わせた環境設定(自宅訪問調査など)を行い、退院後の生活を見据えたリハビリテーションを提供すると共に、動作指導やご家族へ向けた介助方法の指導、福祉用具の導入も行い退院後も安心・安全に生活出来るよう支援をしています。
外来リハビリテーションの紹介
心臓疾患(心リハ)や呼吸器疾患(呼吸リハ)の方をはじめ、各疾患別リハビリテーションを外来で行っています。お気軽にご相談ください。
施設基準及び対象疾患
心大血管疾患リハビリテーション(Ⅰ)
対象疾患
急性心筋梗塞、狭心症、慢性心不全、心臓術後、大血管疾患、末梢動脈疾患、経カテーテル大動脈弁置換術後などの疾患の方が対象になります。
心大血管疾患リハビリテーションの内容
心大血管疾患リハビリテーションでは、心疾患患者の再発予防と生活の質を改善することを目的とし、運動療法や患者指導・生活指導・カウンセリングを行います。
運動療法中に胸痛・不整脈・心臓発作などが起こる可能性から救急機器を整備するとともに、心臓リハビリテーション指導士を有する理学療法士が血圧や心電図を確認しながら有酸素運動やレジスタンス運動、歩行運動などを実施します。
必要に応じて心肺運動負荷試験(CPX)を実施し入院中や退院後の生活動作・指導を行います。


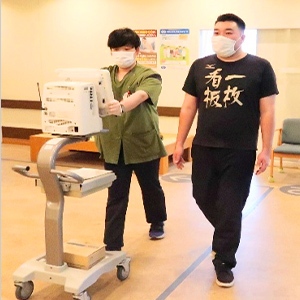
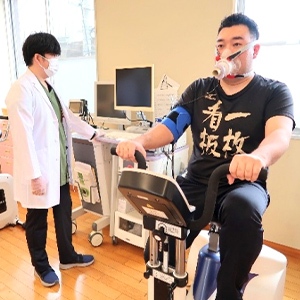
呼吸器疾患リハビリテーション(Ⅰ)
対象疾患
慢性閉塞性肺疾患(COPD)、肺気腫、気管支喘息、気管支拡張症、間質性肺炎、肺炎、塵肺、肺結核後遺症、肺がんなどの疾患の方、神経や筋肉の病気により呼吸する力が弱くなった方、人工呼吸器をつけた状態の方、手術後で痰を出しにくい方が対象になります。
呼吸器リハビリテーションの内容
呼吸器リハビリテーションでは、教育・指導と運動療法・呼吸理学療法で構成されています。教育と指導では疾患の自己管理、禁煙指導、薬物療法、感染症予防、栄養・食事療法などについての教育と指導を行います。
運動療法・呼吸理学療法では、呼吸療法認定士を有するスタッフ(理学療法士・作業療法士)や言語聴覚士が呼吸嚥下機能を評価し日常生活に必要な動作訓練や指導を行います。
特に持久力及び筋力トレーニングなどの運動療法や呼吸法トレーニング・リラクゼーション・排痰法などの呼吸理学療法を組み合わせることで、労作時の呼吸困難を軽減し運動耐容能の改善、生活の質の向上が期待でき呼吸リハビリテーションの重要な手技に位置づけられています。

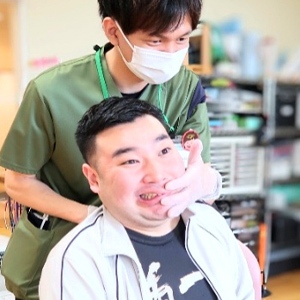
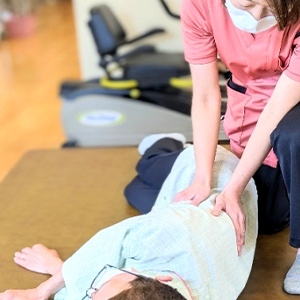

運動器リハビリテーション(Ⅰ)
対象疾患
骨折・変形性関節症・脊椎疾患・靭帯損傷・関節リウマチ・肩関節周囲炎・頸椎捻挫・脱臼・腱鞘炎・外反偏平足、また、急性発症した運動器疾患や手術後の方が対象となります。
運動器リハビリテーションの内容
運動器リハビリテーションは、運動療法・装具療法・物理療法などがあります。運動療法は関節可動域訓練や柔軟性改善のためのストレッチ、筋力増強訓練を行い、装具療法は装具やサポーターなどを用い歩行や関節痛をコントロールし、物理療法は温熱療法や干渉波治療など物理療法機器により痛みを緩和し、関節の動きを改善することで、患者さんがより楽に日常生活が送れるようにサポートします。
運動器に障害を持つ患者さんの日常生活の維持・向上のために重要な役割を担っています。
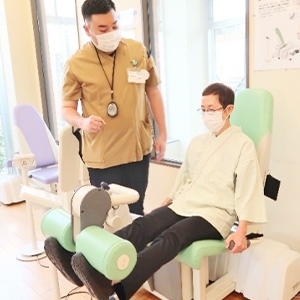


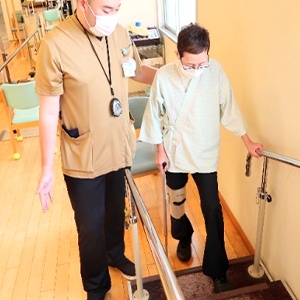
脳血管疾患等リハビリテーション(Ⅱ)
対象疾患
脳梗塞、脳出血、くも膜下出血、その他の急性発症した脳血管疾患又は手術後の方、脳腫瘍、脳膿瘍、脊髄損傷、脊髄腫瘍、その他の急性発症した中枢神経疾患又はその他手術後の方、多発性神経炎、多発性硬化症、末梢神経障害その他の神経疾患の方、パーキンソン病、脊髄小脳変性症その他の慢性の神経疾患の方が対象となります。
脳血管疾患等リハビリテーションの内容
脳卒中や神経の病気によって、手や足の動きの障害・記憶や注意力の障害・言葉や飲み込みの障害が生じることがあります。それらの障害により、日常生活の様々な制限が生じる可能性があります。
脳血管疾患等リハビリテーションでは、起立や歩行などの基本的動作能力、食事や排泄・入浴などの日常生活動作、家事や買い物などの応用的な動作の回復を目的として、運動療法・物理療法などの理学療法、日常生活動作訓練などの作業療法、言葉や飲み込みに障害を持つ患者さんに言語聴覚療法を行います。

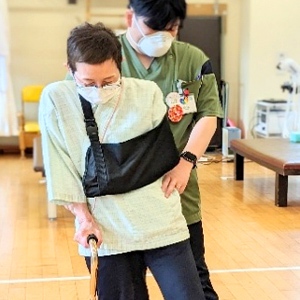


その他、教育入院
4F地域包括ケア病床では肥満低換気症候群をはじめ、糖尿病など生活習慣病の改善を目的とした教育入院を実施しています。
退院後の生活習慣の改善に必要とされる自己管理を目標に、自発的な取り組みに繋がる運動指導を行います。
取得資格一覧
| 3学会合同認定呼吸療法士 | 6名 |
|---|---|
| 心臓リハビリテーション指導士 | 1名 |
| 介護支援専門員 | 3名 |
| 健康運動実践指導者 | 1名 |
| 福祉住環境コーディネーター2級 | 8名 |
| 熊本県糖尿病療養指導士 | 2名 |
| 認知症ケア専門士 | 3名 |

